Aspects socio-économiques et culturels des maladies infectieuses
Date de dernière édition : 5/11/2022
L’épidémiologie des maladies infectieuses est extrêmement différente entre les pays à haut revenus (haut développement médical, conditions sanitaires élevées, infrastructures de santé hautement développées) et les pays à bas revenus. Ceux-ci cumulent à la fois des prévalences élevées de certaines maladies (tuberculose, …), les maladies spécifiques aux zones tropicales (malaria, …), un sous-développement en terme d’hygiène publique (eau potable, …) et une insuffisance de moyens tant en termes de prévention (vaccination, éducation,…) que de médecine curative (accès aux soins de santé, aux médicaments,…).
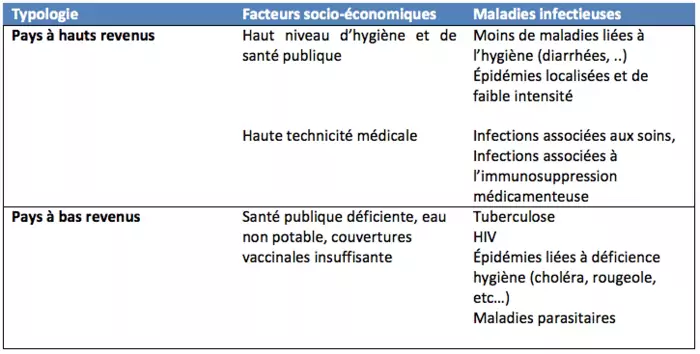 Influence des revenus nationaux sur l'épidémiologie infectieuse |
A noter également l’inquiétante haute prévalence de germes multi-résistants dans certains pays à bas revenus (Inde notamment).
Au-delà des conséquences majeures de ces différences sur la santé des populations dans leur pays d’origine, la prévalence de certaines pathologies telles que le SIDA ou la tuberculose mais aussi parfois d’expositions plus rares telles que la brucellose, … doit toujours faire considérer par le clinicien la possibilité de ce type d’infection quand un patient ou ses relatifs proviennent d’une région où l’endémicité d’un risque est particulièrement élevée. Ainsi par exemple, la Belgique est exposée à des patients provenant de 3 grandes zones à haute prévalence de tuberculose : l’Europe de l’est, Le Maghreb et l’Afrique centrale.
Bien entendu, tout voyageur est susceptible à son retour de développer une maladie d’importation (la malaria figure en bonne place mais on peut également citer la dengue, la fièvre typhoïde, ou la brucellose, …). Certaines circonstances induisant à la fois une concentration et déplacements de populations sont à l’origine de diffusions rapides et de grandes ampleurs de microorganismes pathogènes. C’est le cas par exemple du pèlerinage à La Mecque (le Hajj) qui est régulièrement associé à des épidémies de méningites à méningocoques, et qui justifie la vaccination systématique des pèlerins conte le méningocoque A.
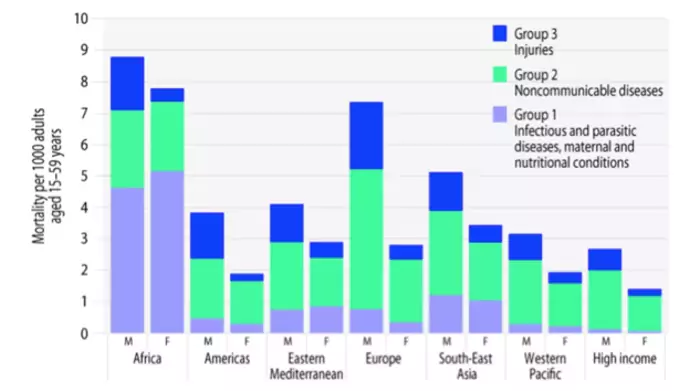 Grandes causes de mortalité chez les hommes et femmes de 15 à 49 ans par régions (OMS, 2008) |
La capacité de la société en général ou d’un pays en particulier à maitriser des phénomènes infectieux est largement fonction :
- des moyens économiques
- de la volonté politique à les consacrer au problème en question
- de facteurs culturels ou cultuels qui s’immiscent dans le débat scientifique
Exemple de conséquence d’une évolution économique défavorable : l’épidémie de diphtérie apparue en Russie dans les années 90’ suite à l’effondrement des politiques de vaccination dans les années 80’.
Force est de constater que les espoirs portés par les grands projets de l’OMS sont loin de s’être concrétisés, notamment par manque de volonté politique (et donc de financement) des pays contributeurs. Les conséquences de ce manque de volonté et d’investissement sont particulièrement criantes dans la prise en charge de l’épidémie de maladie par le virus Ebola évoluant depuis fin 2013 en Afrique de l’Ouest. Ainsi, la prise en charge efficace des maladies infectieuses est particulièrement dépendante de la volonté des autorités politiques.
Sur le plan politique, culturel et religieux, le plus bel exemple vient certainement de la gestion de l’épidémie liée au virus HIV où religion, politique, tabous culturels et freins sociétaux divers ont entrainé des conséquences dramatiques en termes de santé publique. Une autre illustration concerne les politiques de vaccination où également des aspects économiques mais aussi culturels interviennent. Citons à titre d’illustration le lobby anti-vaccin qui, dans nos pays, s’oppose de plus en plus visiblement et fermement aux différentes campagnes et progrès dans ce domaine. Ces différents aspects soulignent que, dans son activité clinique dans le champ des maladies infectieuses, le médecin devra faire part encore plus qu’ailleurs d’ouverture, d'écoute, de confiance et de patience dans sa relation avec le patient afin de permettre à la relation patient-médecin de s’affranchir de tous les freins culturels, religieux ou sociaux qui risquent de la polluer et de nuire ainsi au patient ou à ses proches.
Auteur(s)
Pr Baudouin Byl, MD, PhD
(Mis en forme et modifié par Dr Shanan Khairi, MD)