Eléments de santé publique
Date de dernière édition : 22/09/2024
La Santé Publique a pour objet l'étude des déterminants de la santé des populations et des actions susceptibles de l'améliorer. Elle partage l’élargissement de la dimension individuelle de la santé à la dimension collective avec d'autres disciplines : la médecine préventive, la médecine sociale et la médecine communautaire.
Cadre général curatif et préventif (plan quinquennal de la Communauté Française et Charte d'Ottawa de 1986)
La promotion de la santé est définie comme un ensemble de politiques, de services et de mesures destinées à améliorer l’état de santé des individus et des populations, en s’appuyant sur leurs ressources propres. On distingue :
- Les soins curatifs
- La prévention (primaire à quaternaire)
- La réhabilitation et la revalidation
- L’éducation à la santé : développement des compétences des individus et des populations par rapport à leur santé.
- La santé communautaire : rassemblement des différents intervenants (patients, citoyens,…) autour d’un problème de santé.
- La réorganisation des services : objectif d’intégration de toutes les dimensions (élaboration d’une véritable politique de santé)
Médecine individuelle et santé publique
La santé globale prend en compte deux dimensions :
- Médecine individuelle (causalités paucifactorielles)
- Médecine curative : pourquoi cet individu est-il malade ? Puis je l'aider ?
- Médecine préventive : cet individu est-il à risque de tomber malade ou de développer des complications ? Puis je l'éviter ?
- Santé publique (causalités multifactorielles)
- Epidémiologie sociale : pourquoi la société rend-elle des individus malades ? Puis je modifier la société de telle manière à réduire le nombre d'individus tombant malades ?
Déterminants de la santé des individus et des populations
Cette liste est non exhaustive. En outre, ces différents déterminants s’influencent mutuellement :
- Généraux : agressions physiques,…
- Démographiques : pyramide des âges,…
- Biologiques : ressources physiques internes
- Génétiques : ressources physiques internes
- Écologiques : environnement, quartier, alimentation, pollution atmosphérique,...
- Économiques : travail, revenus
- Sociaux : participation à la vie sociale, famille, amis, logement, support social, statut légal
- Culturels : éducation, comportements,…
- Sanitaires : soins, activité physique, hygiène
- Psychologiques : stress, estime de soi,…
A noter que si les déterminants économiques et sociaux sont reconnus de longue date comme primordiaux (plus encore que l'accessibilité ou le niveau des soins), l'importance croissante des déterminants écologiques du fait du réchauffement climatique est sur toute les lèvres mais encore difficile à estimer avec précision. Ses conséquences sanitaires (vagues de chaleur, inondations, impact en retour sur la pollution atmosphérique, modification des écosystèmes,...) font activement l'objet d'études mais elles sont trop récentes / en cours. Ce point dès lors peu abordé ici mais doit être souligné.
Les facteurs d'inégalités de santé
Selon le pays
Entre pays : espérance de vie de 34 ans au Sierra Léone, de 82 ans au Japon. Les différences de mortalité entre pays sont les plus fortes pour la tranche des < 5 ans.
Selon le niveau de richesse
- Aux Etats-Unis (USA), l’espérance de vie des 10% les plus pauvres de la population est plus basse de 20 ans par rapport aux 10% les plus riches
- Dans nos pays, les 10% les plus riches ("classes supérieures") possèdent environ 65% du patrimoine national alors que les 50% les plus pauvres ("classes populaires") possèdent seulement 5% de patrimoine national (données selon Piketty).
Selon le diplôme
En Belgique, l’espérance de vie d’un homme de 25 ans est encore de :
- 48 ans s’il n’est pas diplômé
- 50 ans s’il a un diplôme de secondaire inférieur
- 51 ans s’il a un diplôme de secondaire supérieur
- 53 ans s’il a un diplôme supérieur de type court
- 54 ans s’il a un diplôme supérieur de type long
Cette différence d’espérance de vie selon le niveau d’éducation est plus marquée pour les hommes (moyenne de 5,5 ans) que pour les femmes (moyenne de 3,5 ans).
Selon le sexe
En Belgique, l’espérance de vie d’un homme de 25 ans est encore de 49,6 ans… alors que celle d’une femme de 25 ans est encore de 55,9 ans.
Selon l'accès à la propriété
En Belgique, le risque relatif (RR) de décès d’un locataire par rapport à un propriétaire est de :
- 1,65 pour les 50-59 ans
- 1,44 pour les 60-69 ans
- 1,22 pour les 70-79 ans
Inégalités en termes de mortalité spécifique
Les différences de mortalité entre classes sociales sont plus marquées pour les maladies où la prévention est importante (AVC, cardiopathies hypertensives et ischémiques, cirrhose, cancers (colo-rectal ++), suicide, accidents, SIDA,…). Le RR d’avoir un bébé de petit poids est de 1,58 si les deux parents sont chômeurs par rapport à un couple dont seul un parent est chômeur. Le RR d’une naissance prématurée dans les mêmes conditions est de 1,4.
Inégalités dans le déroulement des maladies somatiques
Moins bonne prévention. Diagnostic plus tardif des maladies. Moins bonne prise en charge. Moins bonne compliance. Moins bon suivi…
Inégalités dans le déroulement des maladies mentales
Les classes défavorisées :
- Sont plus rapidement pris en charge en hôpital ou un service psychiatrique, moins en ambulatoire
- Reçoivent plus vite et plus des médicaments et bénéficient moins d’une psychothérapie
- Ont une évolution moins favorable (rechutes et réhospitalisations,…)
- Ont un RR = 1,79 de décès par rapport aux classes favorisées durant leur traitement psychiatrique !
Selon une étude épidémiologique de la fin des années '80, 40% des sans domicile fixe (SDF) belges seraient psychotiques (le débat restant entier sur l'explication : est-ce le fait d'être SDF qui favorise la révélation de psychoses - l'isolement social étant un facteur reconnu de décompensations psychotiques - ou la psychose, favorisant l'exclusion sociale, qui favoriserait le fait de devenir SDFs ?).
Inégalités en termes de perception de l'état de santé
En Belgique, 60% des personnes défavorisées "se sentent en bonne santé" contre 87% des personnes favorisées.
Politique et taux de pauvreté
On définit le seuil de pauvreté comme un pourcentage du revenu médian (certains le fixent à 50%, d’autres à 60% ou 80%). Il existe une relation linéaire entre le taux de pauvreté et le taux de redistribution des salaires entre ménages. Ainsi, si l’on définit le seuil de pauvreté à 50%, le taux de pauvreté est de 23% aux USA pour un taux de redistribution via la fiscalité sur les revenus du travail (les revenus du capital et les patrimoines ne sont pas pris en compte étant donné qu'ils ne sont presque pas taxé bien que représentant la part prépondérantes des PIB) de 8%, ces chiffres sont respectivement de 10% et 35% pour les Pays-Bas, de 7% et 60% pour la Belgique, de 3% et 70% pour la Finlande.
Augmentation de l'espérance de vie globale
Hors quelques pays particuliers, l’état de santé des populations s’améliore constamment depuis plus d’un siècle et demi (après une régression au cours des débuts de la révolution industrielle). L’espérance de vie des Anglais est passée de 40 ans en 1850 à près de 80 ans aujourd’hui. La même évolution est observée en Belgique.
Accroissement des écarts entre classes sociales
L’écart entre les taux de mortalité standardisés en fonction des classes/ strates sociales n’a cessé de croître en Europe depuis le début du XXème siècle (passage d’un indice de 1 à 3).
En Russie, l’espérance de vie à 20 ans était d’~50 ans quel que soit le niveau d’éducation (les différences d’éducation ne se traduisant pas par un écart important de richesse) du temps de l’URSS. Depuis la libéralisation de son économie, les écarts de mortalité en fonction du niveau d’éducation n’ont cessé de croître (actuellement : écart de 10 ans - 45 ans pour les diplômes de base, 55 ans pour les diplômes supérieurs)… avec une espérance de vie globale en baisse.
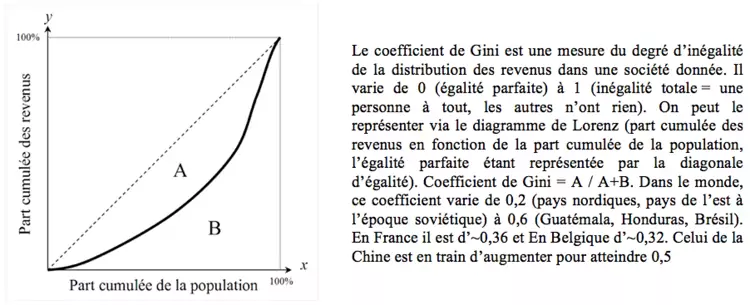
Courbe de Lorenz et coefficient de Gini
Modèle de Whitehead (1998, biologiste et épidémiologue anglaise)
Whitehead a étudié les aspects sociaux (causes et conséquences de morbidités) des inégalités de santé et les moyens à mettre en œuvre pour réduire ces dernières. Elle distingue :
- Le niveau individuel : connaissances individuelles, croyances, estime de soi, comportement
- Renforcement des individus : interventions au niveau du style de vie et des compétences
- Le niveau communautaire : cohésion sociale
- Renforcement communautaire : intervention augmentant les possibilités d’un quartier de définir et d’appréhender ensemble les problèmes en tant que communauté (cohésion horizontale) et des interventions qui relient entre eux les différents groupes socio-économiques, axées sur la participation et la démocratie (cohésion verticale)
- Le niveau des services et structures : environnement quotidien de vie, d’apprentissage et de travail ; accessibilité des services et structures
- Renforcement des conditions de vie et de travail et optimalisation de l’accès aux services et structures ayant une influence positive sur la santé
- Le niveau macro-social/économique/culturel : inégalités de revenus
- Stimulation de changements macro-économiques/sociaux/culturels (en s’attaquant par exemple aux inégalités de revenus)
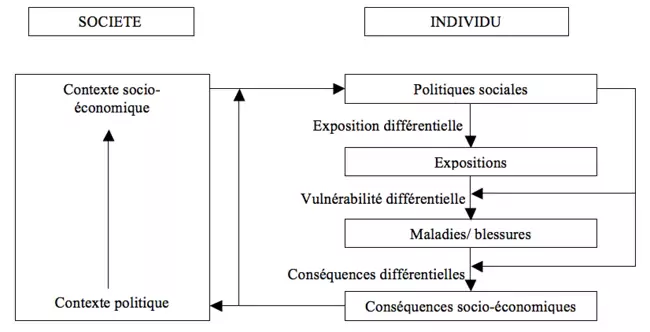
Mécanismes expliquant les inégalités sociales de santé
- Manque de moyens financiers
- Conséquences : logement, alimentation, loisirs « sains », report dans les soins médicaux pour raisons financières (ex : caries non traitées chez les enfants,…),…
- Agressions directes par des agents biologiques/ physiques/ chimiques
- Infections, température, ventilation, pollution du logement, violence intrafamiliale (stress, alcool,…), accidents domestiques, agressions
- Vulnérabilité aux facteurs nocifs
- Intoxications, carences nutritionnelles, vaccins insuffisants, stress, estime de soi, hiérarchie et perte d’autonomie du travail, cohésion sociale
- Niveau d’instruction
- Conditions matérielles de travail
- Habitudes de vie à risque
- Alimentation, alcool (différence d’~10-15% de la prévalence de l’alcoolisme entre précaires et témoins selon l’âge), tabac (tabagisme chez les personnes non-précaire : ~25%, chez les chômeurs : ~40%, chez les minimexés/RMI : ~50%), sport, obésité, MST, conduite automobile, connaissance sur les risques pour la santé
- !!! La mortalité des Bruxellois adultes « non Belges » est plus faible que celle des Belges (en ce qui concerne la mortalité infantile c’est l’inverse). Ceci semble paradoxal puisque les non Belges vivent généralement dans de moins bonnes conditions de vie… mais ils ont également des habitudes de vie moins à risque (moindre tabagisme/ alcoolisme, moindre risque de cancer du sein du fait d’une natalité plus importante et plus précoce,…)
- Accès aux soins et qualité des soins professionnels/ non-professionnels
- Culture sanitaire familiale, utilisation différentielle des services de santé, qualité différentielle des soins fournis par les professionnels
- Mécanismes de sélection
- Facteurs contextuels
- Quartier et environnement
- Attitude générale face à la vie
- Éléments concrets, « phases de vie »
Modèles explicatifs des inégalités sociales de santé
On constate que, pour un même revenu moyen par tête d’habitant, la mortalité globale augmente lorsque les inégalités sociales augmentent. Différents modèles explicatifs existent, l’importance donnée à l’un ou l’autre repose en partie sur des données scientifiques… et en partie sur nos convictions politiques…
Modèles artefact
L’augmentation de revenus serait liée à une augmentation de l’état de santé, mais avec un rendement décroissant. Dès lors, toute augmentation des inégalités de revenus se traduirait par une détérioration de l’état de santé moyen puisque l’amélioration de santé bénéficiant aux plus riches serait plus faible que la détérioration de santé des personnes les plus pauvres (concavité de la courbe liant santé et revenu). Dès lors, la relation entre santé moyenne et niveau des inégalités ne serait qu’un artefact statistique induit par la concavité de la courbe revenus-santé, l’élément déterminant restant le revenu, pas sa distribution.
Modèle de la mobilité sociale sélective
Ce modèle postule deux mécanismes :
- La sélection directe : la condition sociale serait la conséquence directe de l’état de santé de l’individu à concentration de problèmes de santé dans les classes défavorisées.
- La sélection indirecte : des facteurs conditionneraient de même manière l’état social et l’état de santé d’un individu (ex : attitude envers le futur)
Ces deux mécanismes existent mais semblent n’avoir qu’une importance mineure pour expliquer le lien inégalités sociales – inégalités de santé observé.
Modèle des causalités sociales
Ce modèle postule que le statut socio-économique influence, via divers facteurs, l’état de santé.
- L’approche structurelle : influence de situations matérielles (conditions de vie/ de travail/ d’habitat/…) et non matérielles (psycho-sociales : divers stress entraînant une morbidité psychique et physique)
- L’approche culturelle : un statut social bas entraîne une concentration de comportements à risque (tabac, alcool, alimentation,…)
Critères de perception de bonne santé
- Critères subjectifs : référence au corps, bien-être psychologique (joie de vivre, bonheur, moral,…), aptitudes physiques
- Critères objectifs : équilibre physique et moral, vitalité, hygiène de vie (régulière, saine), aspects préventifs (bilans réguliers, bien se connaître et faire attention à soi)
- Critères normatifs : usage hédoniste de la vie, valeur de la santé, être suivi par un médecin
Modèle de Hopson et Adams (passage du travail au chômage)
Une personne perdant son travail passerait par diverses étapes :
- L’immobilisation (le choc)
- La personne se perçoit comme dépassée par les événements, se sent vulnérable.
- La révolte – l’illusion – le déni – la minimisation
- L’individu tente de se protéger, de se rassurer, contre les effets négatifs de sa situation.
- La remise en question – le doute de soi
- Période dépressive suivant généralement le déni, générée par l’angoisse de l’inconnu. La personne se perçoit comme incapable de subvenir à ses besoins et ceux de ses proches.
- Le lâcher-prise : un nouveau chapitre – l’acceptation passive de la réalité
- La personne commence à accepter sa situation et vivre sa réalité.
- L’expérimentation
- La personne entreprend la reconstruction de son plan de carrière.
- La quête de sens : se situer par rapport à la transition
- La personne accorde un sens à sa perte et en accepte les causes. Elle devient plus consciente de son identité (valeurs, intérêts, aptitudes).
- L’appropriation – les acquis de la transition
- La personne perçoit son expérience comme une source d’enrichissement. Elle se sent transformée pour le mieux par une transition qui a d’abord été perçue comme traumatique.
L'étude Whitehall
Whitehall a étudié les taux de mortalité des fonctionnaires britanniques en fonction de leur niveau d’emploi (autres, simples employés, personnel d’encadrement, personnel de direction). Il a montré qu’un niveau inférieur était lié à une plus grande fréquence de facteurs de risque et une mortalité accrue. Il a également montré que la présence accrue de facteurs de risques ne rendait pas compte de l’’entièreté du différentiel de mortalité. Cette étude a concerné de nombreux aspects physiopathologiques, notamment la TA. Ainsi, si la TA au travail (sous stress, toujours plus élevée) était sensiblement la même pour tous les fonctionnaires, on observait un très net différentiel (5-10mmHg) pour la TA prise au domicile.
Le rôle du système de soins dans les inégalités sociales de santé
L’influence du social sur la santé est relative mais réelle, tant sur le plan curatif que préventif. Il est cependant fort difficile pour le système de santé de prendre en compte la dimension sociale de la santé : facteurs médicaux et sociaux sont souvent imbriqués et peuvent être confondants, manque de moyens structurels, manque de moyens financiers,…
La prévention réduit-elle les inégalités sociales de santé ?
Renforcer l’éducation en matière de santé (comportements à risque et faible niveau d’éducation) et les politiques de dépistages (recours tardif aux soins) sont susceptibles d’apporter des bénéfices majorés pour les personnes précarisées (réduction des écarts de santé).
Cependant, il est difficile d’atteindre cet objectif en organisant la prévention… Ainsi, le dépistage du cancer du col de l’utérus (frottis) bénéficie surtout aux classes favorisées. La couverture (frottis endéans les 3 ans) de ce dépistage est de 78% pour les femmes détenant un diplôme supérieur… contre 36% pour les femmes détentrices d’un diplôme primaire ou sans diplôme… Il en va de même pour le suivi gynécologique ou la prise de contraceptifs.
Les obstacles à l’accès aux soins
- obstacles financiers :
- couverture sociale, avance des frais, coût des soins, non-remboursement de certains soins (ticket modérateur, soins non conventionnés, matériel/ prothèses,… le rapport payé par la mutuelle/ payé par le patient était de 10 il y a 20 ans… et n’est plus que de 3 aujourd’hui !)
- obstacles administratifs
- manque d’information sur le système et ses procédures (notamment ignorance des droits sociaux), nécessité d’un statut légal (sans papiers, SDF,…), négligence de certains soignants
- obstacles culturels
- niveau d’instruction, représentation de la maladie et du système de soins (« l’hôpital c’est là où l’on va mourir »,…)
- obstacles liés au contrôle social
- crainte du contrôle social, « droit d’être malade »
- obstacles pratiques
L’intervention majorée (BIM)
Principaux avantages :
- remboursement plus élevé (ex : de 2 à 4€ d’économies sur une consultation chez un MG)
- régime plus favorable en cas d’hospit pour les acomptes et quote-part personnelle
- bénéfice du tiers payant
- dans certains cas : avantage du maximum à facturer
Bénéficiaires :
- veufs et veuves
- orphelins des deux parents bénéficiant d’allocations familiales et leurs personnes à charge
- pensionnés et personnes à charge
- invalides et personnes à charge
- bénéficiaires du RIS (revenu d’intégration sociale) et personnes à charge
- bénéficiaires du GRAPA (garantie de revenu aux personnes âgées) et personnes à charge
- bénéficiaires des allocations pour handicapés et personnes à charge
- bénéficiaires d’allocations familiales majorées, chômeurs complets indemnisés âgés de 50 ans au moins, chômeurs complets depuis 1 an au moins et personnes à charge
- ménages à faible revenu (statut OMNIO)
NB : le maximum à facturer :
- le maximum à facturer social : octroyé aux bénéficiaires de l’intervention majorées et leurs personnes à charge et partenaire dès que l’ensemble des frais de santé atteint 450€ à prise en charge à 100% pour la suite. Cette intervention est automatique.
- Le maximum à facturer à titre individuel : concerne les < 19 ans qui ont supporté des interventions à hauteur de 650€, indépendamment des revenus de la famille.
- Le maximum à facturer fiscal : varie selon les revenus. Remboursement par le fisc (donc l’année suivante). Ce plafond varie de 450 à 1800€.
Le fonds spécial de solidarité
Pour bénéficier d’une intervention de ce fonds, une prestation doit :
- Être onéreuse
- Être rare et mettant en péril les fonctions vitales
- Répondre à une indication présentant pour le bénéficiaire un caractère absolu sur le plan médico-social
- Présenter une valeur scientifique et une efficacité largement reconnues par les autorités médicales
- Avoir dépassé le stade expérimental
- Être prescrite par un spécialiste de l’affection concernée
Seuil de pauvreté et allocations minimales
Le seuil de pauvreté est défini par Eurostat comme égal à 60% du revenu médian. En Belgique, il correspond à 822€ pour une personne isolée… alors que le RIS correspondant est de 711,56€. Plus de 15% des Belges (plus de 20% pour les enfants Belges) vivent sous le seuil de pauvreté. Ce taux est de 11% en Finlande et Suède, de 21% en France et Allemagne.
Le dossier médical global
Il peut être ouvert auprès de n’importe quel médecin généraliste pour un forfait annuel de 22€ (intégralement remboursé par la mutuelle). Le but est de centraliser au maximum les informations et d'optimiser la prise en charge médicale. En retour, le patient bénéficie d’un remboursement plus élevé auprès de son généraliste attitré…
L'échelle de Katz
Echelle d'évaluation para-médicale pour déterminer le niveau de dépendance d’une personne et donc le type de forfaits de soins infirmiers auquel elle à droit. Les mutualités contestent la validité de cet outil.
Interventions pour soins palliatifs au domicile
L'aide des Centres Publics d'Action Sociale (CPAS)
Le fonctionnement des CPAS est complexe et variable selon les communes, cette diversité étant source de confusion pour les patients et tous les intervenants.
Parmi les services offerts figurent :
- La carte médicale
- Les réquisitoires
- Mais… problèmes éthiques : absence de liberté de choix du praticien ou des soins.
Le cas spécifiques aux « sans papiers » : l’aide médicale urgente
- Constitue théoriquement la seule aide sociale accessible aux personnes en séjour irrégulier sur le territoire belge et la seule possibilité de voir le coût des soins minoré
- Régie par l’Arrêté Royal du 12/12/1996
- Curative ou préventive, ambulatoire ou hospitalière. Il n'existe pas de liste précisant les prestations visées
- Nécessite un certificat attestant le caractère "urgent" des soins, délivré par un médecin ou dentiste reconnu par l’INAMI, adressé au président du CPAS de la commune concernée
- Caractère confidentiel : pas de transmission à la police ou à l’office des étrangers
- État de besoin financier vérifié par le CPAS qui assure la prise en charge
- Pose des problèmes éthiques :
- Le caractère "urgent", condition nécessaire, d'un soin est apprécié très différemment par les différents médecins
- L'opportunité d'octroi de cette aide est théoriquement du seul ressort du médecin. En pratique, les différents CPAS ont des politiques très différentes en la matière. En particulier, le CPAS de la ville de Bruxelles a été mis en cause par les maisons médicales de la commune pour des blocages systématiques de dossiers, renvoyant les patients vers Fedasil qui n'est pas compétent en la matière, notamment pour des prescriptions aussi vitales que de l'insuline. Lorsque les conflits ont été portés devant les tribunaux, ces derniers ont jusqu'ici toujours donné raison aux patients.
La procédure d'asile
Elle débute par l'introduction d’une demande à la frontière ou à l’office des étrangers à examinée par l’office des étrangers. Il y a alors trois possibilités :
- La demande est déclarée recevable. Le demandeur peut rester provisoirement en Belgique jusqu'à examen par le commissariat général aux réfugiés et apatrides. Il y a alors 2 possibilités :
- Le demandeur est reconnu réfugié jusqu'à nouvel ordre et reçoit un certificat l'attestant
- Le demandeur n'est pas reconnu réfugié. Il y a alors 2 possibilités :
- Il n'introduit pas de recours et doit quitter la Belgique dans les 5 jours.
- Il introduit un recours auprès de la Commission permanente de recours (suspensif). Il y a alors 2 possibilités :
- Le demandeur est reconnu réfugié jusqu'à nouvel ordre et reçoit un certificat l'attestant
- Le recours est rejeté et le demandeur doit quitter la Belgique dans les 5 jours. Il peut cependant encore introduire un recours au Conseil d'Etat mais il est non suspensif
La demande est déclarée irrecevable. Le demandeur doit quitter la Belgique dans les 5 jours.
- Possibilité de recours urgent auprès du commissariat général aux réfugiés et apatrides (effet suspensif) à 2 possibilités :
- Demande déclarée irrecevable à devra quitter la Belgique à la date fixée
- Demande déclarée recevable à sera examinée par le commissariat aux réfugiés et apatrides
- La Belgique se déclare non-responsable de l’examen de la demande et renvoie le demandeur vers le pays compétent
- Possibilité d’un recours auprès du Conseil d’Etat (non suspensif)
A noter que cette procédure a été déclarée non conforme au droit européen (règlement Dublin) par la Cour Européenne des Droits de l'Homme et la Belgique plusieurs fois condamnée du fait que certaines procédures de recours ne sont pas suspensives.
La médiation interculturelle
Il s'agit d'un service présent depuis les années ’70 dans certains centres hospitaliers pour répondre à une demande des professionnels. Un budget a été débloqué pour cela par le ministère de la Santé Publique en 1999, ce qui officialisa le système. Il repose sur le constat d’une moins bonne prise en charge des patients ayant une langue ou une culture différente.
Mesures diverses pour améliorer l'accès aux soins
- Prescrire des génériques
- Limiter les examens et hospitalisations inutiles
- Bien informer les patients des procédures médicales et administratives
- Développer l’autonomie des patients
- Lever les obstacles administratifs et culturels.
Les SISD : Services Intégrés de Soins à Domicile
Les SISD constitue une institution de soins qui, dans une zone déterminée, renforce l’ensemble des soins aux patients entre autres par une organisation pratique et un appui aux prestations des soins à domicile requérant l’intervention de praticiens professionnels. Elles ont le statut d'asbl et ne sont pas des dispensateurs de soins mais veillent à ce que les soins de première ligne soient accessibles, organisés et bien dispensés : information, conseil et accompagnement du patient en collaboration avec son médecin généraliste, optimalisation de la collaboration des différents intervenants sur le patient, veiller à la continuité des soins, stimuler la qualité des soins et encourager les initiatives nouvelles.
Evaluation des possibilités de maintien ou de retour au domicile
- Milieu : vit seul ou en famille ? Insertion dans un réseau familial, d’amis, de voisins ? des services fonctionnent-ils déjà autour de lui ? quelles sont ses ressources financières ?
- Estimer quelles ressources peuvent être mobilisées autour du patient. Ressources potentiellement mobilisables :
- Aides pratiques : aides familiales, services de dépannage, ergothérapeutes, coiffeurs, pédicures, podologues, prêts matériels, garde-malades,…
- Aides pour les transports : chèques taxi, home service, minibus de la STIB, certaines sociétés de taxis
- Aides financières : légales et structures de bienfaisance
- Aides logement : logements sociaux, ADIL, aménagement du domicile par la COCOF, infor-home (recherche de MRPA)
- Aides juridiques et sociales : justice de proximité, mutuelles, service d’aide aux victimes
- Aides psychologiques : centres de santé mentales, maisons médicales, services de coordination, services spécifiques à certaines pathologies (Alzheimer, Parkinson, maladies mentales,…)
- Aides pour pathologies spécifiques
- Aides à la sécurité (télé-secours)
Incapacités de travail et invalidité
Intervention du Fonds des maladies professionnelles ou du Fonds des accidents du travail sous certaines conditions. Voir les chapitres spécifiques (médecine du travail et médecine légale).
Statut de handicapé
Voir les chapitres spécifiques.
Paradigmes de la santé
Différents cadres conceptuels communs gravitent autour de la santé selon les lieux et les époques. Grossièrement, on peut distinguer les :
- Modèle religieux : la santé est une récompense divine
- Modèle bio-médical : la santé est l’absence de maladie
- Modèle global : la santé est un état de parfait bien-être
- Modèle holistique (qui s’intéresse à son objet comme constituant un tout) : la santé est l’équilibre entre l’individu et son milieu
- L’autonomie en matière de santé est dès lors déterminée par :
- Des facteurs individuels (propres à l’homme)
- Mental
- Social
- Somatique
- Des facteurs collectifs (les outils) :
- L’environnement
- Les outils de communication
- Le travail
- Le logement
- Les revenus
- Des facteurs individuels (propres à l’homme)
- L’autonomie en matière de santé est dès lors déterminée par :
- Modèle économique : le soin est une marchandise
Structure de la consultation centrée sur le patient
L’objectif est d’avoir une compréhension intégrée du problème (céphalées de tension liées au stress professionnel accru de par la perspective d’une restructuration au sein de l’entreprise du patient,…) en tenant compte de deux aspects s’interpénétrant :
- La "maladie" (le dysfonctionnement physiologique), classer le patient dans une catégorie (céphalées,…), établir un diagnostic (céphalées de tension,…)
- Signes et symptômes (céphalées à type de serrement chroniques durant des heures soulagées au repos,…)
- Tests anormaux (aucun,…)
- Le malaise (l’expérience personnelle de ce dysfonctionnement), avoir une compréhension personnalisée du problème
- Émotions ressenties (peur de la mort, crainte de perdre son emploi, crainte pour sa famille,…)
- Croyances propres au patient (la maladie est la conséquence de mon stress au travail versus je crains qu’il ne s’agisse d’un cancer,…)
- Conséquences sur le fonctionnement du patient (entrave son travail, sa vie sociale,…)
- Attentes, exprimées ou non, du patient (éliminer la douleur, lui permettre de reprendre son travail normalement,…)
ETAPES DE L’ENTREVUE |
AXE I DIAGNOSTIC DE LA MALADIE |
INTEGRATION |
AXE II EXPLORATION DU VECU DU PATIENT |
Collecte des données |
Anamnèse et examen physique |
Présentation du problème par le patient Exploration par le médecin (modèle explicatif du patient, ses préoccupations, ses émotions, les conséquences de la maladie sur sa vie, ses attentes) | |
Analyse et synthèse des données |
Diagnostic différentiel Investigations complémentaires è diagnostic |
Synthèse des données è compréhension du patient | |
Résultats et conclusions |
NEGOCIATION D’UN PLAN D’ACTION COMMUN | ||
Mise en œuvre d’un plan d’action |
ACTE MEDICAL PLANIFICATION DU SUIVI | ||
La confiance et relation praticien-patient
Les clés de la confiance :
- le respect
- le temps consacré
- le langage utilisé
- la construction d’un partenariat
- la définition d’un cadre clair à la relation
- la création d’un environnement favorable
Les obstacles à la relation thérapeutique
- les démarches administratives pour l’accès aux soins
- la multiplicité des intervenants
- la gestion du temps assujettie à des plannings surchargés. La première plainte des patients est le manque d'écoute des médecins. Les médecins se plaignent quant à eux de la difficulté d'aller à "l'essentiel" alors qu'une consultation doit être close en moyenne en 15 à 20 minutes.
- le manque d’autoréflexivité et de conscience de ses propres valeurs et représentations
- le partage du pouvoir
Les réseaux de soins
Les réseaux de soins ont connu d'importants développements à partir des années ’70 face à une situation nouvelle :
- malaise professionnel
- crises socio-économiques répétées et augmentation de la précarité sociale
- évolution des idéologies
- évolution des comportements (plus grande attention portée à sa santé)
- transition épidémiologique
Cette nouvelle réalité à généré de nouveaux problèmes : développement anarchique de réseaux et structures pluridisciplinaires bénéficiant et souffrant du militantisme de leurs initiateurs, luttes de pouvoir, concurrence pour les financements,...
Quels sont les enjeux du travail en réseau ?
Selon le Dr François Grémy
Il décrit le système de soins actuel comme manquant de réflexion globale, de coordination et perverti (dévergondage éthique, intérêts individuels camouflés derrière des intérêts collectifs, absence de prise en compte des évolutions épidémiologiques et démographiques, mise en avant par les praticiens de leur identité [vectrice d’inertie] et de leur ipséité [représentation de lui-même que le médecin veut présenter, vectrice d’égoïsme] au détriment de l’intérêt de la santé publique).
L’objectif doit être pour lui le rétablissement de la qualité comme objectif (prise en charge des individus et des populations de manière adéquate, processus efficaces, prise en compte multidimensionnelle, établissement de procédures et protocoles, obtention d’une qualité de vie acceptable par les soignants).
La construction de réseaux ayant pour but de prendre en compte toutes les dimensions des personnes peuvent constituer une solution. Elle se heurte cependant à des obstacles culturels et organisationnels, à la peur du changement, à l’esprit de compétition.
Selon le Dr Didier Ménard
Pour lui les réseaux sont vecteurs de changement : le travail en réseau permet une plus grande efficience, répond aux limites évidentes du modèle bio-médical strict, est plus à même de répondre aux défis des nouvelles transitions épidémiologiques (patients âgés, SIDA, toxicomanies,… intrication de facteurs médico-sociaux et polypathologies)… bref, permet de passer d’une pratique de la médecine au sens strict à une prise en charge globale de la santé. Cependant, diverses conditions sont requises pour pouvoir faire vivre les réseaux : remettre en questions les spécificités classiques, transformer le « patient-objet » en « patient-citoyen » au centre du processus, partenaire dans le processus de santé et autonome dans ses décisions.
Quelles conditions minimales pour le travail en réseau ?
- nécessité d’un initiateur motivé
- volontariat sans contrainte
- absence de hiérarchie et complémentarité des compétences
- légitimation par une institution globale
- favoriser la créativité et la liberté d’expression
Quels outils pour le travail en réseau ?
- formation professionnelle continue
- partage concerté des rôles et des compétences en respectant l'autonomie de chacun
- communication efficace entre professionnels, avec le public et avec les institutions
- coordination structurée
- nécessité de structures d’évaluation et d’accompagnement
- établissement d'une charte décrivant comment seront envisagés les malades, les acteurs du réseau et ses structures et les partenariats nécessaires
Les quatres dimensions de la rencontre patient-médecin et les types de prévention
|
MEDECIN : MALADIE ABSENTE |
MEDECIN : MALADIE PRESENTE |
|
PATIENT : BONNE SANTE RESSENTIE |
PREVENTION PRIMAIRE
Action menée pour éviter ou supprimer les causes (facteurs de risque) d’un problème de santé chez un individu ou population avant son apparition
= diminution de l’incidence des maladies |
PREVENTION SECONDAIRE
Action menée pour prévenir le développement d’un problème de santé à partir d’un stade précoce chez un individu ou population en améliorant son évolution (morbidité) et sa durée (mortalité)
= diminution de la prévalence des maladies et de leurs complications = traiter le plus tôt possible pour diminuer les conséquences et la durée des maladies |
|
PATIENT : MALADIE RESSENTIE |
PREVENTION QUATERNAIRE
Action menée pour identifier un patient ou population à risque de surmédicalisation, le protéger d’interventions médicales invasives et lui proposer des procédures scientifiquement et éthiquement acceptables = se prémunir des "malades imaginaires" et des "Dr Knock" |
PREVENTION TERTIAIRE
Action menée pour diminuer les conséquences et la prévalence d’un problème de santé chronique chez un individu/ population, en minimisant ses complications aiguës ou chroniques
= prévention des complications, rééducation, réinsertion |
Il existe une désillusion concernant l’efficacité de la prévention au sens strict. La prévention actuelle est toujours le plus souvent menée dans une optique où le patient est un requérant passif. Pour être plus efficace, il faudrait une véritable participation communautaire, où les individus et familles prendraient activement et adéquatement en charge leur santé et leur bien être propre ainsi que le bien-être de la communauté = mieux appréhender leurs situations et avoir la volonté de résoudre leurs problèmes communs pour devenir les agents de leur développement et non de simples bénéficiaires passifs.
La mise en place d’une éducation à la santé et de dépistages bénéficieraient avant tout aux personnes précarisées (comportements à risque, recours tardifs à la médecine, incompliance) et à la communauté (réduction des écarts de santé, diminution des coûts socialisés).
L'inefficacité relative des politiques de santé visant à réduire les inégalités sociales de santé
L'Organisation Mondiale de la santé (OMS) a constaté que le plus important déterminant du niveau global de santé d'une population est l'importance des inégalités sociales de santé (la distribution étant plus importante que le niveau moyen)... ainsi que l'inefficacité relative des politiques de santé, quelles qu'elles soient et quel que soit le pays, visant à les réduire :
- persistance de problèmes quant à l’accès aux soins curatifs et à leur qualité
- en matière de prévention :
- inadéquation des programmes par rapport aux réalités des groupes exposés
- conception trop étroite de la prévention, souvent réduite à l’éducation à la santé
- difficulté d’identifier les demandes et besoins des groupes exposés
- accessibilité limitée
- en matière de promotion de la santé :
- difficulté de désinstitutionnaliser la santé
- réalité du contrôle social
- manque de soutien aux communautés les plus défavorisées
- manque de participation active des communautés et de coordination avec les professionnels
Ceci a conduit l'OMS a conclure que l'action la plus opportune en matière de santé publique pour une population serait de réduire ses écarts socio-économiques.
Coûts de la santé (données de 2003) et ses facteurs (médecines "parallèles" non comprises)
Total de 25,6 milliards € (INAMI : 15, Patients : 4,5, MSP : 1,273, Fédéral et Régional : 4,5). En augmentation constante.
Evolution démographique
Vieillissement de la population… or, l’index de consommation médicale des 65 ans et plus est 2 x plus élevé que celui des 40-64 (lui-même 2 x plus élevé que celui des moins de 40 ans)… particulièrement en ce qui concerne les médicaments. Ainsi, les > 65 ans représentent 15% de la population mais 40% des montants des consommations pharmaceutiques.
Perte des structures familiales → les individus sont plus dépendants de la société.
Aspects économiques
La Belgique connaît sa récession la plus dure depuis la WWII → diminution des recettes, limitations budgétaires, politique de rustines + influence sur la santé de la population. Obligation de respecter les critères de conventions auxquelles la Belgique a pris part (ex : critères de Maastricht limitant les interventions de l’Etat en matière de soins).
Aspects socio-culturels
- Espoirs et exigences de plus en plus élevés, souvent irrationnels, des patients envers la médecine… les patients demandent une obligation de résultats. Or celle-ci n’existe pas légalement, le médecin n’étant tenu qu’à une "obligation de moyens" (elle-même relative).
- Dans le contexte d'un chômage de masse et d'un accroissement des inégalités de richesses, la maladie devient également un véritable statut social, une source de revenus et une explication à un mal-être psycho-social. Les médecins n'y étant pas préparés, ceci aboutit à une multiplication d'examens complémentaires revenant négatifs ou dont la positivité est difficile à interpréter
- Influence des médias sur les attentes et exigences en augmentation
- Accroissement de la technicité et de l’hyperspécialisation
- Emergence d’une concurrence des médecines parallèles
- Historicité du système de sécurité sociale
- Formation médico-technique du médecin occidental
- Liberté de choix diagnostique et thérapeutique du médecin et de l’hôpital
- Mais… contrôles de cette liberté : profils, pharmanet,…
- Développement de sous-groupes fragilisés (→ plus souvent malades et moins bien suivis → coûtent beaucoup plus au final) :
- Sans-emplois
- Isolement social
- "Quart-monde" : grande pauvreté, immigrants, marginalisations diverses, assuétudes
Aspects politiques
- Contexte : dette de l’Etat
- Le budget de la santé est l’un des derniers à être fédéral en Belgique… mais demandes centrifuges du Parlement flamand…
- Eclatement progressif des compétences relatives à la santé entre fédéral, régions et communautés suite aux revendications communautaristes flamandes.
- Responsabilité financière et pouvoir des mutuelles
- Tendance générale à la désolidarisation, dans tous les secteurs, y compris la santé
Développement technologique
- Augmentation du coût de recherche et développement de moyens diagnostiques et thérapeutiques
- Augmentation des coûts d’investissement et de fonctionnement
→ Le médecin doit prendre en compte non seulement l’intérêt (diagnostique et thérapeutique) du patient et les intérêts en matière de santé publique mais également les nouveaux impératifs économiques (intérêt de la collectivité). Il n'existe pas encore de consensus quant aux critères de bonne pratique clinique dans cette nouvelle réalité.
Santé publique et théories de la justice
Dans la droite ligne du contrat social de Rousseau, l'égalité de droits est devenue un des fondements proclamés de nos sociétés. Une telle égalité est-elle juste ? Non, car nous ne sommes pas tous égaux (caractéristiques intrinsèques et sociales) et notre liberté est limitée (déterminisme génétique et social) → nous sommes confrontés à des problèmes différents et trouverons des ressources différentes pour y faire face → Emergence du concept d’équité ou "égalité proportionnelle".
Conception libérale de la justice
Justice = égalité formelle des droits. L’allocation optimale des biens étant réalisée par le marché. Le libre jeu de l’offre et la demande incite les partenaires, qui poursuivent chacun leur intérêt personnel, à adopter à leur insu un comportement qui tend à maximiser le bien-être général. Chacun choisit librement la hiérarchie de ses besoins et l’Etat n’a pas obligation de fournir des soins ou une assurance maladie, ne lui incombent que les programmes de santé publique, l’hygiène et la sécurité du travail. Chacun achète des soins en fonction de l’importance relative qu’il attache à la santé. C’est la base du système américain.
Cependant, l’information n’est pas distribuée équitablement entre les patients (qui tendent à une surconsommation de soins), les assureurs (qui tendent à choisir les patients à faible risque) et les médecins (qui tendent à une surproduction de soins). L’allocation des ressources n’est donc pas optimale.
En outre, même si les différences de santé à la naissance ne résultent pas d’un processus humain injuste, ces différences peuvent heurter notre sens de la justice. De plus la liberté d’un malade est limitée : il est contraint de facto de se soigner pour recouvrer sa liberté.
Les moyens à la naissance (financiers et culturels) des patients conditionnant l'évolution de leur santé et leur gestion relèvent par contre de processus humains injustes.
L'application de cette conception de la justice (égalité formelle des droits) est donc, du fait d'inégalités de naissances diverses, génératrice d'un renforcement des inégalités de fait.
Conceptions égalitaristes de la justice : le besoin
A besoin égal, soins égaux. Idée résultant de l'influence du socialisme et de la démocratie chrétienne. La santé est un droit fondamental et les soins ne relèvent pas du marché mais de la collectivité et de la solidarité. C’est la base des systèmes bismarckiens (assurance sociale, égalitarisme progressif = libéralisme redistributif) et beveridgien (solidarité nationale, égalitarisme comme fondement originaire = égalitarisme volontariste).
Le "libéralisme redistributif" a pour base une cotisation des travailleurs pour une assurance contre des risques également partagés. Cette assurance peut être rendue obligatoire et être étendue aux ayant-droit des travailleurs. Les cotisations peuvent être égales ou proportionnelles aux salaires. Le système peut également être étendu aux non-travailleurs (universalisation).
L’égalitarisme volontariste est basé sur l’attachement des droits sociaux à la citoyenneté. Le financement est assuré par l’impôt et des prestations égales pour tous sont accordées par système de santé national gratuit géré par le gouvernement. Le critère n’est plus ici le besoin mais la maximalisation du bien-être collectif. Cela relève d’une conception utilitariste : une action est bonne si elle conduit au bonheur du plus grand nombre. Le problème de cette conception est que, menée à son terme, elle conduit à des sacrifices.
L'équité en lieu et place de l'égalité comme fondement de la justice
L'idée selon laquelle la répartition des ressources au sein de la société conditionne le devenir social individuel est ancienne. En proclamant l'égalité de droits, la Révolution Française prétendait y remédier. Face au constat que cette égalité de droits n'a pas empêché les inégalités sociales d'augmenter à l'occasion de la révolution industrielle et suite à la critique marxiste, le concept d'équité, sous diverses formes, s'est partiellement imposé comme condition de l'égalité. Plus récemment, Rawls a proposé une Théorie de la Justice centrée autour de l'équité et de l'utilité commune, aboutissant au rejet de toute conception utilitariste de la liberté et de la justice (pour Rawls, toute inégalité ne se justifie que lorsqu'elle se réalise au bénéfice des plus faibles, à qui doivent être alloués en priorité les biens premiers).
Dans nos sociétés, cela s'est traduit par la création d'importants systèmes d'imposition progressive et la mise en place d'un "Etat-providence". Nos social-démocraties ont ainsi mis en avant un idéal redistributif en parallèle d'un idéal méritocratique, axé sur les études et le travail, également hérité de la révolution française. Triomphant dans l'après-guerre, ce système est actuellement en faillite. Le système redistributif ne concernant plus, ou très peu, les classes supérieures s'avère incapable de financer l'Etat providence et de prévenir une nouvelle croissance sans précédent depuis le XIXème siècle des écarts de richesses. L'idéal méritocratique est quant à lui miné par une dévalorisation phénoménale des revenus du travail par rapport à l'importance des patrimoines et de leurs revenus.
Les modèles de soins - Quelles solutions pour la santé publique face à l'autérité ?
Dans le contexte exposé ci-dessus (désolidarisation, dette publique, politiques austéritaires, augmentation de la demande de soins,...) tous les modèles de soins existant connaissent d'importantes difficultés.
La désolidarisation et la commercialisation des soins - le modèle USA
- Assurances privées non obligatoire
- Assurances complémentaires variables
- Assurance dépendance
Certains distributeurs de médocs deviennent assureurs et orientent impérativement les choix thérapeutiques des médecins selon des données purement économiques. Certains producteurs de médocs achètent ces distributeurs. Des assureurs négocient avec les employeurs des primes très basses parce qu’ils obtiennent des « discounts » de l’industrie, des médecins et des hôpitaux et rendent le recours aux prestataires et soins bon marché obligatoire. Quant au pharmacien… il est tout bonnement remplacé par la poste.
- Managed care = système de gestion rigoureuse de la délivrance des soins dans le but premier de réduire leurs coûts. Tous les soins/ médocs ne sont pas remboursés, toutes les pathologies ne sont pas remboursées.
- HMO (Health Maintenance Organizations) : type de managed care consistant en l’offre d’une couverture par une compagnie d’assurance en échange d’un forfait annuel… mais l’assuré n’a alors ni le choix de son médecin, ni celui des possibilités diagnostiques et thérapeutiques… Dans ce système, l’assurance est souvent prise par une entreprise pour ses employés -> nouvelle contrainte : le patient dépend désormais de la conservation de son emploi pour sa couverture médicale.
- PBM (Pharmaceutical Benefit Management) : introduit un nouveau partenaire : grossistes en médicaments : ces organisation obtiennent des rabais des firmes pharmaceutiques -> fournissent les HMO mais indiquent les choix pharmaceutiques à faire et limitent le type de médoc disponible selon leur coût.
Même aux USA il existe certains garde-fous : medic aid (accès sous condition [certains médicaments/ soins sont exclus] pour les indigents à un réseau d’hôpitaux publics) et medic care (remboursement sous conditions pour les > 65 ans à bas revenu).
Face au constat d'échec de leur système en matière de santé publique, les USA ont procédé en 2014, sous la présidence Obama, à l'élargissement de la couverture et des compétences du medic aid.
Le "Minimum Basket" (= "couverture minimale") - l'interlude finlandais
- Couverture minimale (couvrant quasi exclusivement des soins lourds)
- Assurances privées pour le complément
Tentée en Finlande → abandonnée car intenable tant sur le plan sanitaire qu'économique (baisse initiale des dépenses → augmentation de l’incidence des complications et pathologies lourdes → augmentation vertigineuse des frais d’hospitalisation devant être remboursés) → retour à un système mixte.
La politisation des soins ("l'étatisation") - le modèle britannique
Création d'un véritable secteur public de la santé → Centralisation des procédures et décision, financement du système par l’impôt. Modèle beveridgien.
Mais en UK… → a certes aboutit à un système de santé de qualité et accessible financièrement mais également à des listes d’attente impressionnantes dans de nombreuses spécialités faute d'investissements suffisants → reprivatisation de fait (recours à des assurances complémentaires privées par les patients pour avoir recours à la médecine privée) en cours.
La limitation des prestataires - le modèle belge et français
La Belgique dispose d'un modèle mixte bismarckien / beveridgien complexe consistant en des conventions annuelles entre politique et prestataires de soins. Ce système s'est avéré efficace et avantageux pour les patients mais fait s'avère tout aussi incapable que les autres de faire face aux problématiques actuelles
Pour y faire, le gouvernement belge a, comme d'autres (France,...), procédé à une limitation du nombre de prestataires (réduction du nombre d'agréations délivrées par le ministère de la santé), postulant qu'une diminution de l'offre aboutirait à une diminution des coûts. Cette politique, toujours en cours, a échoué : le coût global de la santé continue à croître en parallèle à l'augmentation de la demande, la qualité des soins assurée est en diminution, l'accès à certaines spécialités devient tributaire d'importantes listes d'attentes,...
La socialisation scientifique des soins de santé - une solution ?
Elaboration d'une politique globale en matière de pratique médicale
- Définir les intérêts des groupes de patients (ex : peu de guide-lines de bonne pratique concernant les patients âgés dont le nombre devient vertigineux) et de la collectivité
- Gestion globale de la maladie et centrer la démarche médicale sur le patient : style de vie – prévention – diagnostic – thérapeutique – suivi – continuité des soins
- Etablir une politique équitable :
- Privilégier l'allocation de ressources médicales envers des publics à risque pré-déterminés
- Privilégier l'allocation de ressources aux institutions de soins confrontées à ces publics
- Ouvrir un débat public sur l'allocation des ressources médicales en fonction de l'âge et du degré de dépendance des patients
- Définir le rôle de chaque intervenant (université, pouvoirs publics, associations de patients, médecins, pharmaciens, hôpitaux, industrie pharmaceutique, organismes assureurs, paramédicaux, INAMI) et favoriser leur collaboration autour du patient.
- Fixer des objectifs clairs
- Transformer le patient en acteur de la gestion de sa santé
- Accroître l'importance de l'éducation à la santé du public (quasi-inexistante) et des divers niveaux de prévention
- Suivre des guidelines - EBM
- Etablir des ratio coût/ efficacité du traitement de la maladie
- Evaluer régulièrement l’efficacité et les coûts, peer reviews, évaluations multi-disciplinaires
- Accroître les moyens et optimiser les politiques de recherche scientifique
- Abandon des politiques de restriction d'accès à la pratique médicale
→ Ce n’est pas du managed care (dont le but premier est de réduire les coûts), ce n’est pas un disease management programme (dont le but est, en se centrant sur une pathologie, d’ouvrir des marchés spécifiques aux fournisseurs)… Le but est ici d’obtenir de meilleurs résultats pour les patients à un coût moindre pour les payeurs.
Au delà de la médecine
A bien des égards, les problématiques déterminant le niveau de santé global et la consommation des soins sont pourtant ailleurs...
L'Organisation Mondiale de la Santé (OMS) a de longue date établi que le premier déterminant de la santé globale d'une population est la répartition des richesses au sein de cette population (bien plus que le niveau moyen ou même médian de richesse) : plus les disparités en la matière sont réduites, plus le niveau global de santé de la population tend à augmenter. La politique socio-économique apparaît donc primordiale en matière de santé publique et tend actuellement dans nos pays à détériorer le niveau global de santé. Il revient au pouvoir politique de prendre acte de son échec et de développer une politique alternative. Cela ne peut passer que par une réforme fiscale, une distribution plus équitable du travail et une revalorisation des revenus de ce dernier.
De même, il est urgent d'inclure des problématiques touchant au droit du travail et à la fiscalité dans notre réflexion. Il faut le dire avec force : oui, la qualité des soins est mise en danger par les horaires imposés aux médecins candidats spécialistes assurant les urgences et la prise en charge des hospitalisations. On ne peut prester plus de cent heures de travail par semaine dont plusieurs gardes de vingt-quatre heures d'affilée pour un revenu horaire avoisinant les 5 euros et en sortir indemne. D'autant plus que la charge de travail horaire individuelle a cru de façon exponentielle ces dernières décennies. Le résultat est là : une agressivité de plus en plus palpable à l'égard des patients, un taux de suicide plus important que dans la population générale, une multiplication des erreurs et fautes médicales. Ces conditions de travail dignes du XIXème siècle et imposées en toute illégalité sont l'héritage du conservatisme de la profession, du mythe du médecin "superman" et d'un pouvoir politique se réduisant à un comptable. Elles n'ont plus de justification. Y mettre un terme aura bien sûr un coût. Mais on ne peut en faire l'économie.
Ceci nous amène à la question du financement du secteur de la santé et donc, si on veut éviter sa commercialisation, de la politique fiscale. Nos gouvernements doivent intégrer le fait qu'un service public ne peut être "rentable" si on veut maintenir son accessibilité. Cela est d'autant plus vrai pour la médecine qui utilise un personnel et des moyens techniques hautement spécialisés et/ ou onéreux. Nos pays, drainant une richesse sans équivalent dans notre histoire, en ont amplement les moyens. Ou plutôt les auraient si les 10% de la population monopolisant 50% de nos richesses nationales s'acquittaient de leur dû fiscal. Tant les études universitaires que les récents scandales relatifs aux paradis fiscaux nous l'ont démontré : la fraude est devenue banale pour cette classe sociale, nos gouvernements n'ont pas la volonté de s'y attaquer et les sanctions judiciaires pour les rares fraudeurs condamnés sont ridicules. Ceci est d'autant plus inacceptable que cette classe est celle qui consomme le plus les services financés essentiellement par les classes moyennes et populaires.
Par ailleurs, la gestion de la vieillesse, de la dépendance et de la fin de vie mobilise une part sans cesse croissante des moyens médicaux et des budgets de santé. Il en est de même de la gestion de problèmes sociaux (grande pauvreté, sans-abris, maltraitance, toxicomanies), parfois en dehors de toute dimension médicale. A nouveau, ces problématiques ne peuvent être résolues par les seuls médecins et nécessitent une réflexion politique quant à l'accompagnement des personnes âgées et la politique socio-économique.
De même, la surconsommation médicale à laquelle les médecins font face, et donc la diminution de prévalence des maladies au sein des patients, leur pose de graves problèmes éthiques, surcharge les services d'urgence et entraîne des adaptations de pratique anarchiques. Intégrer l'éducation à la santé au cadre scolaire et trouver des moyens de replacer le médecin généraliste au centre du dispositif médical apparaît plus que jamais nécessaire.
Plus récemment, au côté des déterminants socio-économiques dont l'importance pour la santé publique ne fait plus débat, le monde médical s'intéresse de plus en plus aux répercussions du réchauffement climatiques. Encore difficiles à estimer, certains craignent qu'ils ne soient majeurs, allant bien au-delà des "simples" victimes des vagues de chaleur.
Enfin, de façon plus marginale, l'éclatement des compétences touchant à la santé entre pouvoirs fédéral, régionaux et communautaires génère inutilement des coûts, une multiplication des intervenants, une complexité qui n'a pu être abordée ici et une instabilité (comment agir avec cohérence et efficacité au rythme des réformes de l'Etat ?). Il est plus que temps que le pouvoir politique s'accorde sur une formule institutionnelle durable, quelle qu'elle soit.
Les politiques de santé publique sont vouées à l'échec tant qu'elles n'intégreront pas ces problématiques au premier rang de leurs actions.