Sidérose superficielle du système nerveux central
Date de dernière édition : 22/09/2024
La sidérose superficielle du système nerveux central (ou hémosidérose marginale) est un syndrome clinico-radiologique chronique associant une sémiologie neurologique relativement stéréotypée à la présence de dépôts d'hémosidérine au sein des leptoméninges et des régions sous-piales.
Bien que de nombreux auteurs (majoritairement des radiologues...) utilisent également cette dénomination pour qualifier des anomalies radiologiques isolées, il paraît préférable d'utiliser dans ce cas le vocable de "sidérose radiologique".
Eléments d'épidémiologie
La maladie est réputée rare, voire exceptionnelle, bien que sa prévalence ne soit pas déterminée. Plusieurs éléments suggèrent cependant qu'elle soit sous-diagnostiquée :
- Avec les progrès de l'IRM, de plus en plus de case report et de petites séries sont rapportés
- En particulier, en dehors de la triade clinique caractéristique, de nombreux cas atypiques (détérioration cognitive isolée, "stroke-likes", surdité progressive isolée,...) sont rapportés.
- Une large série récente retrouve 0,7% de sujets dont l'IRM remplis les critères radiologiques (pas de suivi clinique à long terme) d'une sidérose sur un échantillon représentatif de la population générale.
- Une série récente retrouve une sidérose radiologique (pas de suivi clinique à long terme) chez plus de 60% des patients ayant présenté une hémorragie intraparenchymateuse dans le cadre d'une angiopathie amyloïde cérébrale démontrée histologiquement.
- Une série retrouve l'apparition d'une sidérose radiologique (pas de suivi clinique à long terme) dans les mois suivant, et restant stable par la suite, une hémorragie sous-arachnoïdienne anévrismale unique chez plus de 50% des patients.
Elle peut survenir à tout âge mais est plus fréquemment diagnostiquée entre 40 et 70 ans. Il existe une prépondérance masculine (rôle des traumas crâniens plus fréquents chez les hommes ?) dans les séries.
Eléments de physiopathologie
La physiopathologie reste incertaine. L'hypothèse actuellement considérée est celle d'hémorragies sous-arachnoïdiennes, généralement occultes et répétées, entraînant l'accumulation sous-piale d'hémosidérine directement et irréversiblement neurotoxique (l'accumulation de fer favorisant la formation de radicaux libres).
Etiologies
Les causes retrouvées sont celles des hémorragies sous-arachnoïdiennes. Leurs proportions sont très variables selon les séries.
- Sidéroses idiopathiques (35 à 50% des cas) : pas de source de saignement retrouvée malgré un bilan adéquat
- Sidéroses secondaires :
- Tumeurs cérébrales et rachidiennes
- Malformations vasculaires (anévrismes, malformations artério-veineuses, fistules durales)
- Angiopathies amyloïdes cérébrales, associée ou non à une maladie d'Alzheimer
- Traumas crâniens, médullaires ou du plexus brachial, hématomes sous duraux chroniques et interventions neurochirugicales
- ...
Clinique et pronostic
La triade caractéristique consiste en l'apparition insidieuse de :
- Ataxie cérébelleuse
- Surdité de perception bilatérale
- Myélopathie avec syndrome pyramidal. Fréquemment limitée à une hyperréflexie myotatique bilatérale
Peuvent également se rencontrer : détérioration cognitive, troubles sphinctériens, para ou tétraparésie, anosmie, céphalées, déficits transitoires "stroke likes" (discuté), troubles sensitifs, crises épileptiques, neuropathies optiques,...
Pour les symptômes les moins spécifiques (détérioration cognitive, strokes likes,...), il n'est pas toujours évident que les manifestations cliniques rapportées résultent de la sidérose ou d'autres répercussions de l'étiologie sous-jacente.
→ Typiquement l'évolution se fait vers une lente dégradation clinique, fréquemment vers un état grabataire et le décès après une dizaine d'années, en l'absence de traitement étiologique. Lorsqu'un traitement étiologique est possible et réalisé, l'évolution clinique est variable (amélioration, stabilisation, progression).
Le risque de survenue d'un accident vasculaire cérébral hémorragique est augmenté par rapport à la population générale.
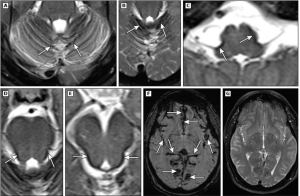
Examens complémentaires
- IRM (ensemble du névraxe !) :
- Pour le diagnostic positif : séquences T2* pathognomoniques et très sensibles → l'hémosidérine apparaît comme un liseré hypodense à la surface du tronc, du cervelet, de la moelle et du cortex cérébral. Plus faible sensibilité des séquences FLAIR et T2 (hypodensités) et T1 (fréquemment normales ou rarement montrant des hyperintensités). Pas de prise de contraste.
- Principaux diagnostics différentiels : artefacts magnétiques, mélanose, méningio-angiomatose
- Pour la recherche étiologique : malformation vasculaire ? collection liquidienne évoquant une brèche durale ? angiopathie amyloïde ? tumeur ? …
- Pour le diagnostic positif : séquences T2* pathognomoniques et très sensibles → l'hémosidérine apparaît comme un liseré hypodense à la surface du tronc, du cervelet, de la moelle et du cortex cérébral. Plus faible sensibilité des séquences FLAIR et T2 (hypodensités) et T1 (fréquemment normales ou rarement montrant des hyperintensités). Pas de prise de contraste.
- Recherche des facteurs de risque cardio-vasculaire : échographie cardiaque, holter de tension artérielle, biologie avec dosage sérique des lipides
- Examen ORL avec audiométrie
- Au cas par cas :
- Angiographie conventionnelle : pour la recherche d'étiologies vasculaires. Faible rentabilité.
- Ponction lombaire :
- Peu spécifique. Possibles présence d'hématies, d'une hyperprotéinorachie, d'un aspect xantochromique et présence de pigments
- Utile pour le diagnostic de quelques rares étiologies (vasculites du système nerveux central) ou démonstration éventuelle d'un saignement encore actif. Rentabilité marginale.
Prise en charge thérapeutique - Traitements
Il n'existe pas d'EBM quant à la prise en charge thérapeutique. Il existe cependant un relatif consensus pour :
- En cas d'étiologie identifiée : traitement étiologique (endovasculaire, chirurgical, radiothérapie,...) si possible
- En l'absence d'étiologie identifiée :
- Maîtrise des facteurs de risque cardio-vasculaires. Discuter un traitement hypotenseur systématique (ex : indapamide)
- Restreindre au maximum les indications des traitements anticoagulants. Etre plus restrictif quant à la prescription d'anti-agrégants.
- Avis ORL quant à l'opportunité de poser des implants cochléaires en cas de surdité
- Envisager la prescription d'un chélateur du fer à petites doses à visée compassionnelle au cas par cas. Pas d'EBM mais quelques articles rapportant une amélioration. Préférer la déferoxamine, les autres chélateurs ayant de graves effets secondaires potentiels
Le cas des sidéroses radiologiques isolées
Il n'y a pas de donnée suffisante quant à la signification clinique de la découverte incidentelle (non reliée à une sémiologie clinique) d'une sidérose radiologique. On ne peut que se borner à recommander la réalisation d'un bilan non invasif (angio-IRM du névraxe et recherche des facteurs de risque cardio-vasculaire), une prise en charge des éventuelles anomalies mises en évidence et un suivi clinique.
Bibliographie
Bradley et al., Neurology in clinical practice, 5th ed., Butterworth-Heinemann, e-dition, 2007
Charidimou A et al., Prevalence and mechanisms of cortical superficial siderosis in cerebral amyloid angiopathy, Neurology, 2013, Aug 13, 81(7):626-32
Kondziella D et al., Diagnostic and therapeutic challenges in superficial CNS siderosis, Dan Med J, 2015 May, 62(5)
Kumar N, Superficial siderosis, Uptodate, 2022
Levy M et al., Superficial siderosis: a case report and review of the literature, Nature Clinical Practice Neurology, (2007) 3, 54-58
Linn J et al., Prevalence of superficial siderosis in patients with cerebral amyloid angiopathy, Neurology, 2010, 74 (17): 1346-50
Linn J et al., Superficial siderosis is a warning sign for future intracranial hemorrhage, J Neurol, 2013, Jan, 260(1):176-81
Lummel N et al., Clinical spectrum, underlying etiologies and radiological characteristics of cortical superficial siderosis, J Neurol, 2015, Jun, 262(6):1455-62
Lummel N et al., Prevalence of superficial siderosis following singular, acute aneurysmal subarachnoid hemorrhage, Neuroradiology, 2015, Apr, 57(4):349-56
Modest MC et al., Cochlear Implantation in Patients With Superficial Siderosis: Seven Cases and Systematic Review of the Literature, Otol Neurotol, 2015, Jun 11
Na HK et al., Cortical superficial siderosis: a marker of vascular amyloid in patients with cognitive impairment, Neurology, 2015, Feb 24, 84(8):849-55
Osborn et al., Diagnostic imaging : brain, Amirsys, USA, 2d ed., 2009
Vernooij MW et al., Superficial siderosis in the general population, Neurology, 2009, Jul 21, 73(3):202-5
Zonneveld HI et al., Prevalence of cortical superficial siderosis in a memory clinic population, Neurology, 2014, Feb 25, 82(8):698-704